Celulitis orbitaria. Presentación de un caso.
1 Especialista de Primer Grado en Medicina General Integral y Oftalmología. Profesor Instructor. Hospital “Héroes del Baire”
2 Especialista de Primer Grado en Medicina General Integral y Oftalmología. Profesor Asistente. Hospital “Héroes del Baire”
3 Especialista de Primer Grado Oftalmología. Profesor Auxiliar. Hospital “Héroes del Baire”
4 Especialista de Primer Grado en Medicina General Integral y Oftalmología. Profesor Instructor. Hospital “Héroes del Baire”
La celulitis orbitaria, constituye una enfermedad poco frecuente en nuestro medio, es más habitual su presentación en niños pequeños, y se asocia a gran riesgo de complicaciones y secuelas orgánicas y funcionales, puede incluso tener un desenlace fatal. Se presenta un caso de paciente masculino de 20 años con una celulitis orbitaria como complicación de sinusitis maxilar y se exponen las características clínicas y su manejo con la finalidad de alertar sobre la importancia el diagnóstico temprano y su atención inmediata.
Orbital cellulites is an infrequently entity in our means, it is but habitual its presentation in small children and its associates to great risk of complications, organic and functional sequels, and it´s can even have a fatal outcome. We introduce a masculine 20 years old patient with a diagnosis of Orbital Cellulites as a complication of maxillary sinusitis and the clinical characteristics and its handling are exposed with the aim of alerting about the importance the early diagnosis and its immediate attention.
Las principales enfermedades inflamatorias de la órbita y sus anexos son la Celulitis Orbitaria (CO) y periorbitaria, su diferenciación anatómica está determinada por la relación que tiene el proceso infeccioso con el septum orbitario. Ambas sin un tratamiento adecuado pueden tener nefastas consecuencias. 1 2 En su gran mayoría se presenta como complicación de una sinusitis con extensión de la infección a la órbita. Otras causas son: diseminación local a partir de dacriocistitis adyacente e infecciones medio faciales o dentales, la vía hematógena, postraumática (se produce antes de las 72 horas de una lesión que penetra en el septum orbitario) y posquirúrgica (se presenta como una complicación de la cirugía retiniana, lagrimal u orbitaria). Otras causas menos frecuentes son las asociadas con forúnculos faciales, erisipelas, y panoftalmitis.3 4 5 6 7 8
Los gérmenes que más frecuentemente la provocan son el Haemophilus influenzae, Staphilococus aureus, S. pyogenes, Streptococcus pneumoniae, y gram negativos en los pacientes traumatizados, en los cuales se puede presentar también como infección polimicrobiana.2 4 6 7 8
La tomografía axial computada (TAC) contrastada de cráneo, es el método diagnóstico de elección.9 10
Paciente masculino de 20 años de edad con antecedentes de Osteocondroma rodilla izquierda (operado) hace 8 años, con historia de cuadro de sinusitis maxilar hace dos meses, para lo cual llevó tratamiento antibiótico, sin valoración médica posterior y que hace tres días le fue diagnosticado cuadro de sinusitis maxilar para lo cual llevaba tratamiento con Ciprofloxacina (tab. 250 mg) 1 tableta cada 12 horas, Metronidazol (tab 250 mg) 1 tableta cada 8 horas, Efedrina (gotas nasales) 1 gota cada 8 horas, que acude a nuestro servicio por referir desde hace dos días fiebre alta malestar general y dos vómitos, cefalea frontal y dolor ocular intenso en ojo derecho (OD), acompañado de visión borrosa, así como aumento de volumen en dicho ojo y diplopía, que comenzó desde ayer, refiriendo además secreción nasal acuosa.
Examen oftalmológico OD
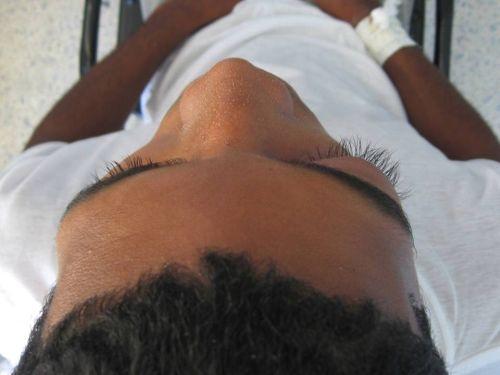
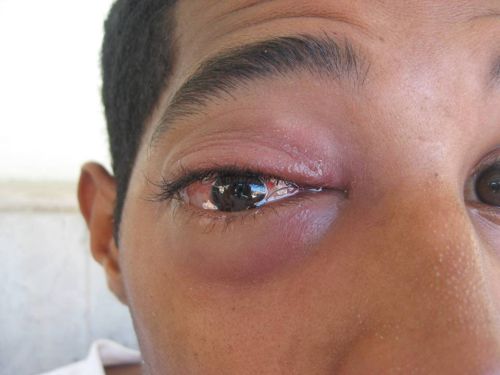
Anejos: proptosis moderada/severa, edema severo del párpado superior, doloroso a la palpación, quémosis conjuntival moderada, epifora. (Imágenes 1 y 2)
Segmento anterior: Sin alteraciones
Medios: Trasparentes
Músculos Oculares (MO): Ortotropía a PPM
Limitación de los movimientos de abducción y elevación del Globo Ocular. (Imágenes.3 y 4)
Fondo de Ojo: Sin alteraciones
Agudeza visual (AV): OD: 0.5
OI: 1.0
El examen ocular del ojo derecho fue normal. Se encontró descarga nasal derecha acuosa. (Imágenes 1 y 2)
Se realizaron al ingreso exámenes de hemoquímica que arrojaron resultados normales. Eritrosedimentación (VSG) 79mm/h, leucograma que mostró leucocitosis a predominio de polimorfo nucleares: neutrófilos: 87.0 %, linfocitos: 11.0 %, eosinófilos: 2.0 %.
Se diagnostica celulitis orbitaria y se ingresa al pacientes de forma urgente, se impone tratamiento con antibiótico-terapia con Cefazolina (bbo. 1 gr.) 1 bbo endovenoso (EV) cada 6 horas, Ciprofloxacina (500mg) 1 frasco EV cada12 horas y Metronidazol (tab. 250 mg) 1 tab cada 8 horas, así como antiinflamatorios por vía tópica y sistémica; se impone colirios fortificados de Ceftazidima 1 gota cada 2 horas. Se coordinó interconsulta con Otorrinolaringología, Medicina Interna, Maxilofacial y Neurocirugía. Estando afebril a las 24 horas de ingresado. A las 48 horas comenzó con cefalea moderada a intensa, náuseas y fiebre y secreción nasal fétida y sanguinolenta verde-amarilla por la fosa nasal derecha, por lo cual se cambia antibiótico de Cefazolina por Ceftrixona (Bbo1 gramo) 1 Bbo EV cada 12 horas. Siendo la evolución favorable en los siguientes días. El paciente estuvo afebril desde el segundo día del cambio de antibiótico.
Se realiza TAC de cráneo y órbita, donde se observa imagen hiperdensa que ocupa todo el seno maxilar derecho (SMD) e invade la órbita de ese lado, rechazando el globo ocular y nervio óptico hacia adelante y hacia afuera respectivamente, con osteolisis de la pared medial de SMD (Imagen No. 5) y de celdas etmoidales, con invasión de la masa a estructuras de fosa nasal derecha totalmente y fosa nasal izquierda parcialmente (Imagen No. 6). Se informa por parte del servicio de radiología el diagnóstico de: proceso inflamatorio de SMD y etmoides con osteolisis por osteomielitis.
Se realizó biopsia de tejido nasal, se informó: pólipo inflamatorio maxilar con infiltrado severo purulento.
Se realizó drenaje de SMD con anestesia local (lidocaína 2%) drenando gran cantidad de líquido sanguinolento y purulento, se realiza limpieza del seno y se continúa con tratamiento antibiótico por espacio de 15 días, hasta completar las tres semanas de tratamiento. No se obtuvo crecimiento microbiológico.
El paciente evoluciona de forma favorable y a los 20 días de tratamiento la AV era de 1.0-1 OD y 1.0 OI
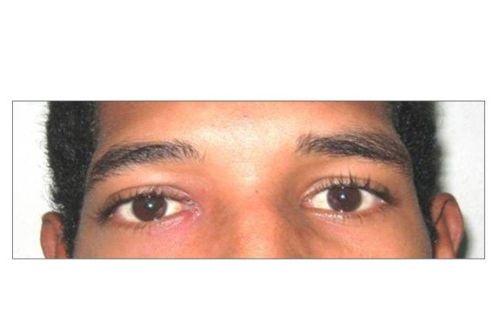
Se realiza estudio refractivo al mes de evolución lográndose visión de unidad en ambos ojos y regresión de todos los síntomas y signos. (Imagen No. 7)
El diagnóstico de la CO es eminentemente clínico, se establece con un minucioso interrogatorio detallando la aparición de los síntomasasí como el tratamiento realizado hasta el momento en que asiste a nuestra consulta, y un examen físico ocular detallado, que incluya el ojo contra lateral, donde se debe evaluar la agudeza visual y mejor agudeza visual corregida (MAVC), visión en colores, reflejos pupilares, movimientos oculares y fundoscopia con midriasis.11 12
La forma de presentación de la CO es generalmente rápida de malestar grave con toma del estado general, fiebre, dolor y afectación de la visión. La sintomatología es muy variada, los síntomas sistémicos que se observan con mayor frecuencia son fiebre alta y mantenida, postración, nauseas, vómitos, cefalea moderada, acompañado de letargia variable. Los síntomas oculares son agudos y pueden llegar a ser graves, se presenta edema palpebral intenso, con dolor local (que se agrava con los movimientos oculares), ojo rojo, visión borrosa y diplopía. 6 7 12
Existen signos críticos para el diagnóstico de la CO, entre ellos se encuentra el edema palpebral, eritema que puede llegar a ser intenso, disminución de la agudeza visual, proptosis y oftalmoplegía grave.6 12 Otros de los signos que se observan son la quemosis, hipoestesia periorbitaria (por compromiso de la primera rama del V par craneal), alteración de los reflejos pupilares, edema del disco óptico y la congestión de los vasos retinianos, aunque también puede encontrarse pequeñas hemorragias intraretinianas.6 Se observa rinorrea sanguinolenta y/o purulenta fétida,6 7 12 de la misma forma que en el caso que se presenta.
De los exámenes imagenológicos la Tomografía Axial Computarizada (TAC) de cráneo contrastada es el estándar de oro para corroborar el diagnóstico de celulitis orbitaria.
La Celulitis Orbitaria es una enfermedad poco frecuente, pero que requiere un diagnóstico temprano y un tratamiento oportuno para evitar así complicaciones, que pueden dejar secuelas tanto funcionales desde el punto de vista visual como orgánicas. El paciente debe ser ingresado de inmediato y tener una evaluación multidisciplinaria, para poder lograr un manejo integral y conseguir un impacto positivo en la morbi-mortalidad de la enfermedad. La historia clínica realizada de forma cuidadosa, con una exploración física adecuada y meticulosa, con la correcta aplicación del método clínico, y la imagenología con tomografía computarizada, facilitan el diagnóstico topográfico, la extensión de la patología y la decisión quirúrgica. El tratamiento antibiótico de amplio espectro debe ser instaurado inmediatamente que se realiza el diagnóstico clínico y el tratamiento quirúrgico debe ser llevado a cabo para drenar los senos paranasales y los abscesos orbitarios en aquellos pacientes que no responden al tratamiento médico y en aquellos que presenten alguna complicación.
1 Acosta B. Patología ocular infecciosa prevalente. Can Pediatr 2011;35(2):132.
2 Macías PM, González SN, Castro PJA. Celulitis orbitaria secundaria a sinusitis: reporte de un caso. Revista Enfermedades Infecciosas en Pediatría [revista en la Internet]. 2009[citado 2014 Marzo 30]; 22.23(90). Disponible en: http://new.medigraphic.com/cgi-bin/resumen.cgi?IDREVISTA=93&IDARTICULO=25617&IDPUBLICACION=2605.
3 Colectivo de autores. Manual de diagnóstico y tratamiento en Oftalmología. La Habana: ECIMED; 2009.
4 Kanski JJ. Oftalmología Clínica. 5ta ed. Madrid: Elsevier; 2004.
5 Fincham G, Bhutta MF. Orbital cellulitis: Assessment and management. Br J Hosp Med (Lond) [revista en la Internet]. 2009 Jul [citado 2014 Marzo 30];70(7):M108-10.Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/19584795?report=abstract.
6 Bryan HJ, Chang JW, Durairaj. Orbit, eyelids, and lacrimal System. American Academy of Ophthalmology. [citado 2014 Marzo 30] Section 7; Chapter 4. 2011-2012. P. 41-43. Disponible en: http://www.amazon.com/Eyelids-Lacrimal-American-Academy-Ophthalmology/dp/1560552069.
7 Raab LE, Aaby AA, Bloom NJ. Pediatric Ophthalmology and Strabismus. American Academy of Ophthalmology. Section 6; Chapter 16. 2011-2012. p. 195-7.
8 Martinez CL, Albañil BR, Bru JF, Piñeiro Pérez R, Cervera J, Baquero Artigao F, et al. Documento de consenso sobre etiología, diagnóstico y tratamiento de la sinusitis. An Pediatr (Barc) [revista en la Internet]. 2013 [citado 2014 Enero 30]; 79(5): 330.e4-330.e9. Disponible en: http://apps.elsevier.es/watermark/ctl_servlet?_f=10&pident_articulo=90249445&pident_usuario=0&pcontactid=&pident_revista=37&ty=91&accion=L&origen=zonadelectura&web=zl.elsevier.es&lan=es&fichero=37v79n05a90249445pdf001.pdf.
9 Georgakopoulos CD, Eliopoulou MI, Stasinos S, Exarchou A, Pharmakakis N, Varvarigou A. Periorbital and orbital cellulitis: A 10-year review of hospitalized children. Eur J Ophthalmol [revista en la Internet]. 2010 [citado 2014 Enero 30];20:1066-72. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/20544674.
10 Méndez Hernández M, Rodrigo Gonzalo de Liria C. Sinusitis aguda. Celulitis periorbitaria. Protocolos de infectología de la Asociación Española de Pediatría y la Sociedad Española de Infectología Pediátrica. 2011 [ciltado 15 Oct 2012.). Disponible en: http://www.aeped.es/sites/default/files/documentos/sinusitis.pdf.
11 Siedek V, Kremer A, Betz CS, Tschiesner U, Berghaus A, Leunig A. Management of orbital complications due to rhinosinusitis. Eur Arch Otorhinolaryngol [revista en la Internet]. 2010 [citado 2014 Marzo 30]; 267:1881-6. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/20464411.
12 Macías PM, González SN, Dr. Castro PJ. Celulitis orbitaria secundaria a sinusitis: reporte de un caso. Rev de Enf Infecciosas en Ped[revista en la Internet]. 2009 [citado 2014 Marzo 30];XXIII(90):69-71. Disponible en: http://www.enfermedadesinfecciosas.com/files/reip90_8.pdf.
Imágenes 1 y 2. Proptósis y quémosis del ojo derecho
Imágenes 3 y 4. Limitación de los movimientos de abducción y elevación del Globo Ocular
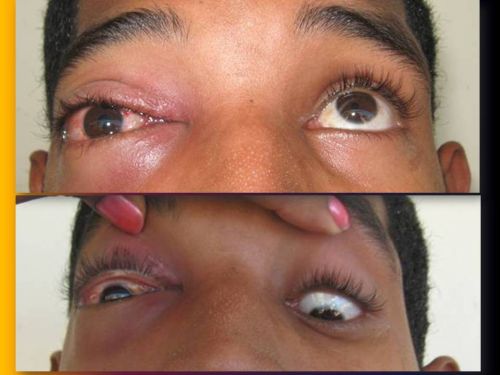
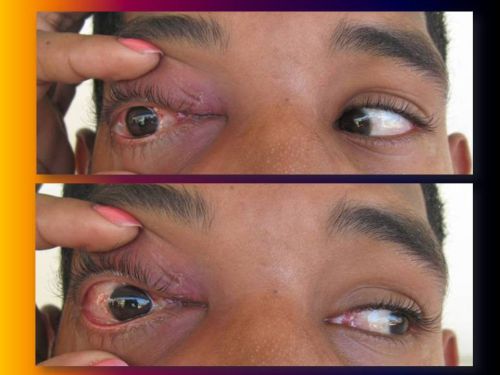
Imagen No. 5. TAC de cráneo y órbita
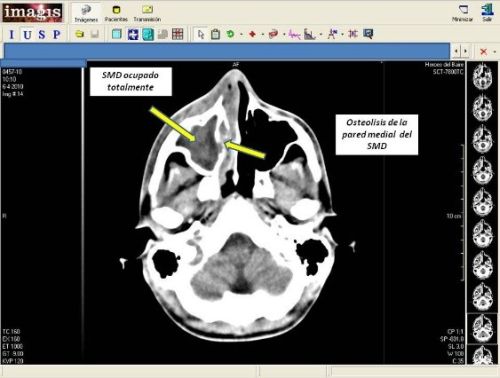
Imagen No. 6. Invasión de la masa a estructuras de fosa nasal
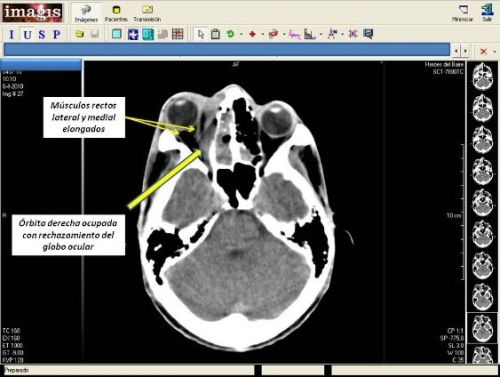
Imagen No. 7. Estudio refractivo al mes de evolución
Recibido: 21 de abril de 2014. Aprobado: 22 de mayo de 2014
